Ablation par radiofréquence des fistules anales | Fistura®
La procédure Fistura®
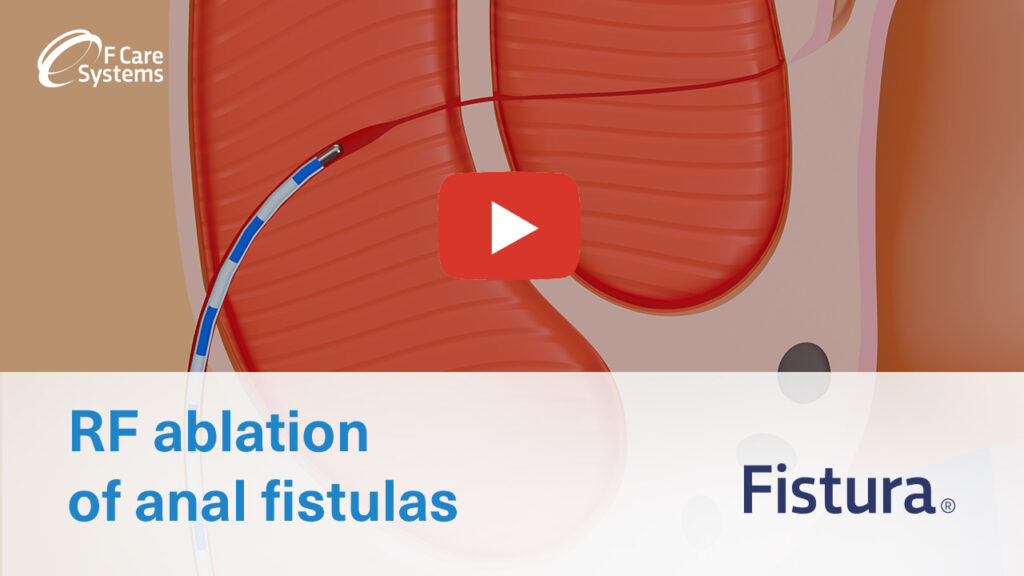
Traitement par radiofréquence des fistules anales
Avec un taux d’incidence estimé de 1 à 2 pour 10 000 personnes, la fistule anale (ou périanale) est la forme de fistule la plus fréquente ; parmi les patients atteints de la maladie de Crohn, les estimations de prévalence peuvent atteindre 7 %. Les fistules anales ont différentes causes, mais elles sont le plus souvent le résultat d’abcès anorectaux : environ 50 % des patients atteints d’abcès développent ensuite des fistules. Bien que bénignes, les fistules et leurs symptômes associés peuvent provoquer une détresse importante chez les patients.
La fistule anale est souvent traitée chirurgicalement, par exemple par fistulotomie (avec ou sans mise en place préalable d’un séton, en fonction de la complexité de la fistule et du degré d’atteinte du sphincter) ou par un lambeau d’avancement endorectale. Toutefois, de telles procédures nécessitent des semaines de convalescence et comportent un risque significatif de problème de cicatrisation, de lésion du sphincter et/ou d’incontinence anale postopératoire.
Par conséquent, de plus en plus de professionnels de santé se tournent vers des traitements mini-invasifs qui préservent le sphincter tels que Fistura®, dans lesquels la fistule anale est retirée par énergie radiofréquence. Fistura® emploie le principe de thermocoagulation, qui est déjà largement utilisé dans une gamme d’applications vasculaires, dermatologiques et oncologiques. La procédure peut être réalisée en ambulatoire et ne provoque qu’une gêne minimale ; la plupart des patients peuvent reprendre leurs activités normales en quelques jours. Les soins post-traitement comprennent généralement des analgésiques et des soins des plaies.
Avantages pour les patients
- Procédure mini-invasive – l’absence d’incision signifie qu’il n’y a aucun risque d’incontinence
- Peu ou pas d’inconfort
- Procédure en ambulatoire ou en soins de jour
- Reprise rapide des activités quotidiennes
- Soins postopératoires minimes
Avantages pour les médecins
- Solution alternative rapide et efficace par rapport aux techniques plus invasives
- Simplicité de fonctionnement
- La technique de préservation du sphincter réduit au minimum les risques de complications (par exemple, incontinence)
- Procédure adaptée aux patients atteints de la maladie de Crohn
- Contrôle précis de l’énergie pour éviter d’endommager les tissus environnants
Protocole de traitement

1. Avant l’intervention chirurgicale, drainer le tractus fistulaire à l’aide d’un séton.
(Avez-vous déjà entendu parler du SuperSeton ?)

2. Utiliser une brosse de fistule ou une curette pour éliminer les débris du tractus, en prenant soin d’éviter d’élargir la fistule au cours du processus.

3. Fermer l’ouverture de la fistule interne avec une suture croisée.

4. Choisir une taille de cathéter adaptée au diamètre de la fistule (6F à 9F). Insérer le cathéter dans la fistule anale par l’ouverture externe jusqu’à ce qu’il atteigne l’extrémité interne suturée.

5. Vérifier que le cathéter et le tampon électrochirurgical sont correctement reliés, puis appuyer sur la pédale pour appliquer l’énergie. Tirer progressivement le cathéter vers l’arrière, d’environ un repère (= 5 mm) toutes les 12 secondes ; l’appareil émettra un signal sonore en guise de signalement.

6. Retirer périodiquement le cathéter pour nettoyer l’embout et le réinsérer.

7. Faire la manipulation d’un bout à l’autre en poussant occasionnellement le cathéter vers l’avant pour s’assurer que le tractus de la fistule est correctement scellé.
Études cliniques
Prospective and multicentre study of radiofrequency treatment in anal fistula
Marie Sautereau, Dominique Bouchard, Charlène Brochard, François Pigot, Laurent Siproudhis, Jean Marie Fayette, Cécile Train, Anne Laurain, Charlotte Favreau, Laurent Abramowitz;
Colorectal Disease; September 21, 2022